عفونت های منتقل شونده جنسی (STI) شامل بیماری های رایجی می شوند که مردم را تحت تاثیر قرار داده و شیوعی رو به افزایش دارند. در سال 2016 مرکز کنترل و پیشگیری از بیماری ها (CDC) بیش از 2 میلیون مورد ابتلا به کلامیدیا، سوزاک (گونوره) و سیفلیس را گزارش کرد که این آمار تاکنون بیشترین آمار ابتلا به یک بیماری بوده است.
اغلب این موارد (نزدیک به 1.6 میلیون نفر) بیماران مبتلا به کلامیدیا بودند. مرکز کنترل و پیشگیری از بیماری ها، تخمین می زند که هر ساله 20 میلیون مورد ابتلای جدید به عفونت های منتقل شونده جنسی در ایالات متحده آمریکا بروز می دهند که نیمی از این موارد در میان افراد 15 تا 24 ساله هستند.
این آمار شامل موارد تشخیص یا گزارش نشده نمی شوند. عفونت های منتقل شونده جنسی سالانه در حدود 16 میلیارد دلار هزینه درمانی مستقیم ایجاد می کنند. طبق اطلاعات بدست آمده در سال 2013، تعداد تخمینی موارد ابتلا به عفونت های منتقل شونده جنسی در ایالات متحده آمریکا به بیش از 110 میلیون مورد می رسد. با اینکه این عفونت ها با علائم مقعدی – تناسلی خود شناخته می شوند اما اکثر عفونت ها علائم دیگری نیز دارند که می توانند پوست، چشم ها، حفره دهان یا نواحی دیگر را نیز آلوده کنند.
عکس قارچ دستگاه تناسلی مردان


1- سوزاک (گونوره) نوعی عفونت تناسلی مردان
سوزاک دومین بیماری رایج و قابل توجه در ایالات متحده است. اصطلاح سوزاک یا گونوره به باکتری گرم منفی نایسریا گونوره اشاره دارد. این باکتری غشاهای مخاطی بدن را به خود آلوده کرده و می تواند از طریق رابطه جنسی مقعدی، واژنی و دهانی به افراد دیگر منتقل شود.
علاوه بر این موارد، در هنگام زایمان طبیعی امکان دارد این بیماری از مادر به نوزاد منتقل شود. عفونت تناسلی رایج ترین علامت ابتلا به سوزاک است. با این حال، این بیماری معمولا بدون علامت بوده یا با علائمی غیر اختصاصی و مشابه به دیگر عفونت های واژن یا مثانه بروز می دهد.
عکس بیماری سوزاک
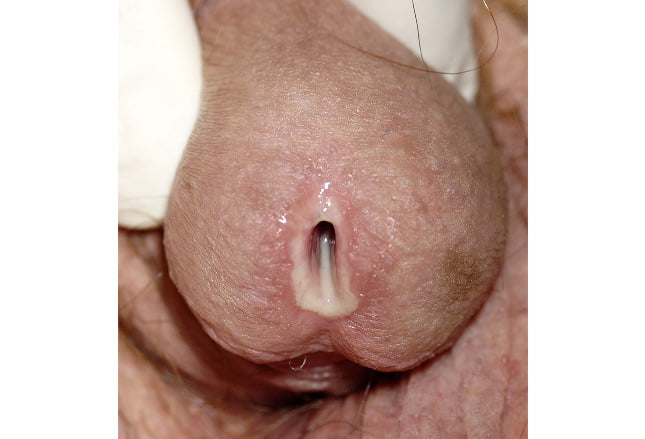
این تصویر نمایانگر ترشحات آلت تناسلی مردانه و وجود یک ضایعه چرکی بر روی پوست سر آلت می باشد. آزمایش منتخب در تشخیص ابتلا به سوزاک، تست تکثیر اسید های نوکلئیک (NAAT) می باشد.
به تعویق افتادن تشخیص سوزاک چندان غیر معمول نبوده و می تواند به بروز عوارض ناشی از عفونت های درمان نشده منجر شود. با اینکه فقدان علائم ابتلا در زنان بیشتر از مردان است اما در صورت بروز علائم، این موارد ظرف 10 روز در زنان نمایان می شوند.

رایج ترین نواحی ابتلا به عفونت در زنان داخل دهانه رحم و میزراه می باشد. مردان مبتلا به سوزاک ظرف 1 تا 14 روز پس از ابتلا علائمی چون التهاب میزراه و ترشحات مخاطی چرکی فراوان از آلت خود را تجربه خواهند کرد. این علائم گاهی تا بروز التهاب اپی دیدیم نیز پیشرفت کرده و سبب ایجاد درد بیضه یا کیسه آن می شوند.
عفونت های مقعدی می توانند در هر دوی زنان و مردان بروز دهند. از جمله علائم این عفونت ها می توان به درد مقعد، حرکات روده ای دردناک، خروج ترشحات، سوزش و خونریزی از ناحیه مقعد اشاره کرد.
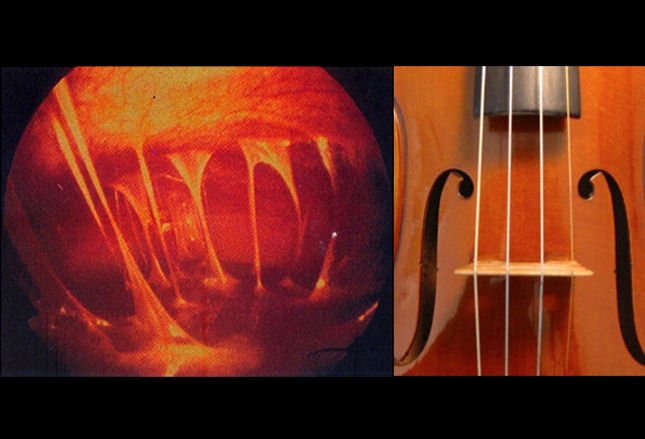
در تصویر سمت چپ، بافت های چسبنده و باریکی مشاهده می شوند که اغلب همانند سیم های یک ویولن توصیف شده و می توانند در اثر التهاب مزمن در شکم به وجود آیند. التهاب مزمن یاد شده می تواند در اثر بیماری التهابی مرتبط با سوزاک در ناحیه لگن (PID) به وجود آِید.
بیماری التهابی لگن یک عارضه خطرناک از عفونت سوزاک در زنان است. در حدود 10 تا 20 درصد افراد مبتلا به سوزاک در ناحیه دهانه رحم ابتلا به این بیماری را تجربه می کنند.
فقدان علائم ابتلا به سوزاک در زنان نسبت به مردان بیشتر است و به همین دلیل، عفونت آن ها می تواند تا زمان بروز بیماری التهابی لگن، ناشناخته باقی بماند. بیماری التهابی حاد و عارضه دار در ناحیه لگن معمولا با بروز ناگهانی درد پایین شکم، حساسیت به لمس در اندام های لگنی و التهاب مجاری تناسلی شناخته می شود.
از آنجایی که این بیماری التهابی می تواند سبب ایجاد عوارض بلند مدتی در افراد شود، تشخیص و درمان سریع ضروری است. این عوارض می توانند شامل موارد زیر شوند:
- آبسه لوله های فالوپ و تخمدان ها
- درد مزمن لگنی
- ناباروری
- افزایش خطر بارداری خارج رحم در اثر بروز چسبندگی و بافت اسکار پس از التیام بافت های ملتهب
یک عارضه دیگر از بیماری التهابی لگن، پری هپاتیت یا سندرم فيتز هيو کورتيس است. این سندرم در اثر التهاب کپسول گلیسون ایجاد شده و منجر به درد یک چهارم بالا و راست شکم می شود.
کپسول گلیسون یک لایه فیبروزی است که به دور کبد کشیده شده است. لاپاراسکوپی در مبتلایان به بیماری التهابی لگن می تواند چسبندگی های نازک یاد شده در بالا را در ناحیه شکم نمایان سازد. این چسبندگی ها در اثر التهاب مزمن پدیدار می شوند.
◼ انتقال مادر به جنین
انتقال سوزاک در حین فرایند زایمان معمولا به صورت التهاب چرکین ملتحمه در نوزاد پدیدار می شود. عفونت های گنوکوکی (سوزاک) با پارگی زود هنگام غشا های جنینی (PROM)، التهاب کوریون و آمنیون، زایمان زودرس و سقط خود به خودی ارتباط دارند.

با این وجود، چشم رایج ترین محل قرارگیری عفونت های گنوکوکی در نوزادان است. عفونت می تواند سبب التهاب چرکین ملتحمه چشم و تورم پلک ها شود. در صورت عدم درمان این موارد، عوارض چشمی دیگری همچون زخم شدن قرنیه، سوراخ شدن چشم و کوری به وقوع خواهد پیوست.

عفونت در مواقع درمان ناکافی می تواند به جریان خون، مغز و طناب نخاعی انتشار یابد. به لطف غربالگری های مادران از نظر ابتلا به عفونت های منتقل شونده جنسی و همچنین اعمال پیشگیرانه دارو های آنتی بیوتیک به چشم نوزادان در ساعات اولیه تولد، بروز التهاب ملتحمه به طرز قابل توجهی کاهش یافته است. تصویر بالا نمونه دیگری از التهاب ملتحمه در نوزادان را نشان می دهد.
شیوع موارد التهاب ملتحمه چشم ناشی از سوزاک نسبت به موارد ناشی از کلامیدیا در ایالات متحده کمتر است. با این حال، سوزاک سبب بروز بیماری های چشمی شدید تری می شود. ابتلای همزمان به نایسریا گونوره ها و کلامیدیا تروکوماتیس رایج است. به همین دلیل نیز در هنگام معاینه، فرد از نظر ابتلا به هر دوی این بیماری ها را آزمایش می شود.
نوزادان مبتلا به این عفونت ها باید از نظر ابتلا به عفونت های جنسی دیگر نیز بررسی شوند. از جمه این عفونت ها می توان به ویروس نقص ایمنی انسان (HIV) اشاره کرد.
◼ عوارض سیستمیک
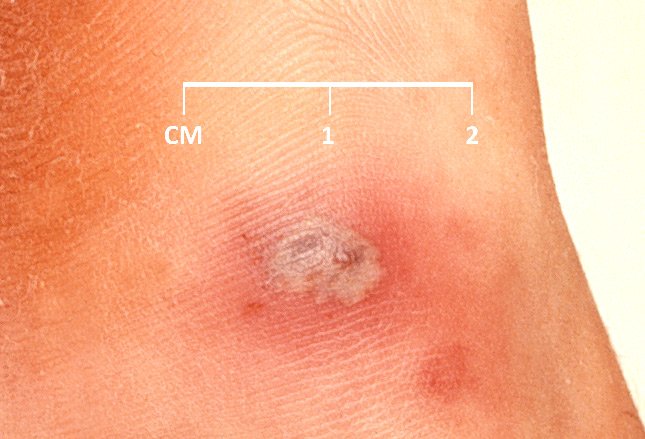
در تصویر یک پوستول در اندام های انتهایی دیده شده که در اثر عفونت منتشره سوزاک در خون به وجود آمده است. انتشار عفونت سوزاک به خون در حدود 3 درصد از افراد مبتلا به سوزاک در ایالات متحده بروز می دهد. از گذشته تا کنون زنان در مقایسه با مردان بیشتر به انتشار عفونت سوزاک در خون دچار شده اند.
البته، با وجود شیوع فزاینده سوزاک در میان مردان این نسبت در حال معکوس شدن است. افراد زیر نسبت به ابتلا به عفونت های سیستمیک بیش از دیگران آسیب پذیر هستند:
⛔ بیماران مبتلا به ویروس عامل ایدز
⛔ بیماری لوپوس سیستمیک
⛔ نقص پروتئین های مکمل
⛔ افراد باردار یا کسانی که به تازگی دچار خونریزی ماهیانه شده اند
انتشار عفونت سوزاک به خون بروز دو سندرم بالینی را در پی خواهد داشت. اولین سندرم التهاب چرکی مفاصل بدون ارتباط با ضایعات پوستی بوده و دومین سندرم شامل تنوسینوویت، پلی آرترالژی (درد مفاصل) و التهاب پوست می شود.
علائم پوستی انتشار سوزاک به خون معمولا به صورت خونریزی های کوچک بدون درد (پتشی) یا ضایعات پوستولی در اندام های انتهایی بدن می باشد. امکان دارد در آزمایش کشت ضایعات پوستی دیپلوکوک های درون سلولی گرم منفی مشاهده شوند. عوارض نادر این بیماری می توانند شامل اندوکاردیت، استئومیلیت، واسکولیت و مننژیت باشند.
2- تبخال تناسلی
علائم پوستی معمول در هرپس تناسلی به صورت گروهی از وزیکول های (تاول) برجسته یا ضایعاتی هستند که بر روی ناحیه ای قرمز از پوست مقعد یا ناحیه تناسلی قرار گرفته اند. این ضایعات ظرف 2 تا 4 هفته برطرف می شوند. هرپس تناسلی در اثر ابتلا به نوع 1 یا 2 ویروس هرپس سیمپلکس به وجود می آید.
با اینکه نوع 1 ویروس بیشتر نواحی صورت و دهان و نوع 2 بیشتر ناحیه تناسلی را به خود مبتلا می کند اما مطالعات اخیر نشان داده اند که بخش قابل توجهی از موارد جدید هرپس تناسلی ناشی از نوع 1 می باشند. در بین سال های 2007 تا 2010 مرکز کنترل و پیشگیری از بیماری ها عنوان کرد که نزدیک به 15.5 درصد از افراد 14 تا 49 ساله در خون خود دارای ویروس هرپس سیمپلکس نوع 2 هستند.
در حالی که اغلب افراد مبتلا به هرپس تناسلی فاقد علائم هستند، برخی دیگر تنها علائم خفیف و غیر اختصاصی همچون سوزش، خارش یا قرمزی ناحیه تناسلی را تجربه می کنند. عفونت های اولیه معمولا شدید تر از مواقع عود بیماری بوده و می توانند با زخم های تناسلی دردناک، سوزش ادرار، لنف آدنوپاتی و علائم سیستمیکی همچون تب، سردرد و کسالت همراه باشند.
پس از ابتلای اولیه، ضایعات پوستی در بروز های بعدی بیماری می توانند در خارج از ناحیه تناسلی یا مقعد پدیدار شده و با علائم زونا اشتباه گرفته شوند. تقریبا نیمی از افراد مبتلا به هرپس عود کننده قبل از شروع بازگشت بیماری علائمی اولیه را احساس می کنند. از جمله این موارد می توان به درد های تیر کشنده یا ضربان داری اشاره کرد که از چند ساعت تا چند روز قبل از بروز ضایعات پوستی احساس می شوند. بروز علائم سیستمی در هنگام عود بیماری رایج نیست. ویروس هرپس سیمپلکس می تواند احتمال انتقال عفونت های جنسی دیگر همچون ویروس ایدز را 2 الی 4 برابر بیشتر کند.
◼ انتقال مادر به نوزاد
امکان دارد هرپس تناسلی در حین زایمان از مادر به نوزاد انتقال یابد. متخصصان تخمین می زنند که از هر 3200 تا 10 هزار بارداری یک مورد انتقال هرپس تناسلی از مادر به نوزاد اتفاق می افتد. عفونت نوزادی می تواند به صورت بیماری دهانی، چشمی، پوستی، سیستم عصبی مرکزی یا بیماری های منتشر شونده بروز دهد.

3- ویروس پاپیلومای انسانی (HPV)
تصویر نمایانگر زگیل های حلقی ناشی از عفونت پاپیلومای انسانی هستند. عفونت زگیل تناسلی رایج ترین عفونت منتقل شونده جنسی در ایالات متحده آمریکا است. این عفونت میلیون ها نفر را در سرتاسر جهان به خود مبتلا کرده و شیوع آن در میان تمام زنان به 10 درصد می رسد.
محققان تخمین زده اند که حداقل 80 درصد زنان و مردانی که از نظر جنسی فعال هستند حداقل یک بار در طول عمر خود در معرض HPV قرار گرفته اند.

با توجه به اینکه عفونت های HPV می توانند به صورت خود به خود برطرف شده و در آزمایش های غربالگری تشخیص داده نشوند، برخی محققان گمان می کنند که تقریبا تمامی افراد بالغ در طول عمر خود به ویروس HPV ابتلا یافته اند.
مردان و زنان نوجوانان همچون افراد بالغ می توانند در نتیجه ابتلا به برخی انواع ویروس HPV به سرطان های خوش خیم و بد خیم مبتلا شوند.
از جمله این سرطان ها می توان به زگیل های تناسلی، پاپولوز بوونوئید، سرطان دهانه رحم و برخی سرطان های مقعدی اشاره کرد. رایج ترین موارد سرطان زای ویروس HPV انواع 16 و 18 هستند
در تصویر زگیل های تناسلی کوچک بر روی کیسه بیضه نشان داده شده اند. داشتن بیماری تحت بالینی در ابتلا به ویروس HPV رایج است. با این وجود، تظاهرات معمول این عفونت شامل پدیدار شدن زگیل بر روی قسمت های خارجی ناحیه تناسلی، پرینه، مقعد و نواحی اطراف آن هستند.
این ضایعات می توانند کوچک و در حد چند میلی متر یا بزرگ، همانند گل کلم و به اندازه چند سانتی متر باشند.
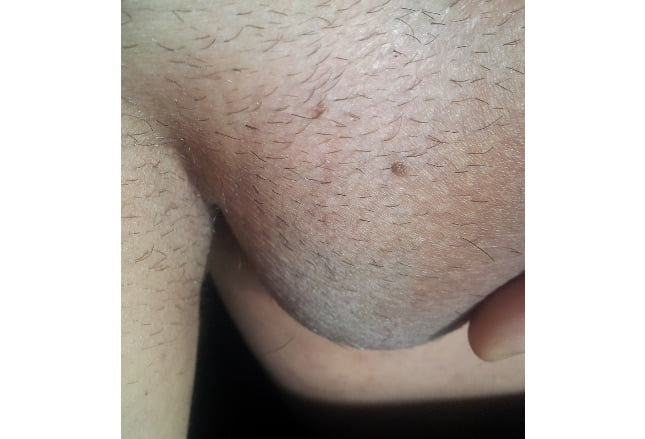
تصویر زیر نمایانگر یک تظاهر غیر طبیعی از HPV در پسر بچه ای 23 ماهه بوده که تعداد آن ها از سن 8 ماهگی در حال افزایش است.
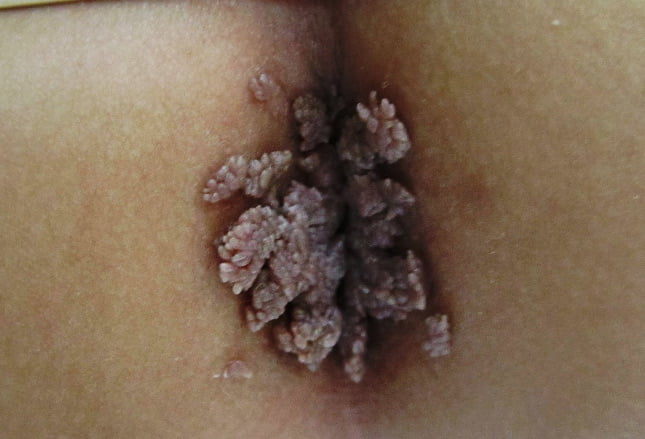
رنگ زگیل ها، صورتی، قهوه ای، سفید یا همرنگ پوست بوده و ممکن است در مخاط مرطوب ناحیه تناسلی دیده شوند.
4- HPV دهانی
انواعی از اچ پی وی که نواحی تناسلی را آلوده می کنند، می توانند به بروز زگیل در دهان و گلو نیز منجر شوند. در صورتی که نوع ویروس پر خطر باشد، زگیل ها می توانند به سرطان هایی در ناحیه سر و یا گردن تبدیل شوند.
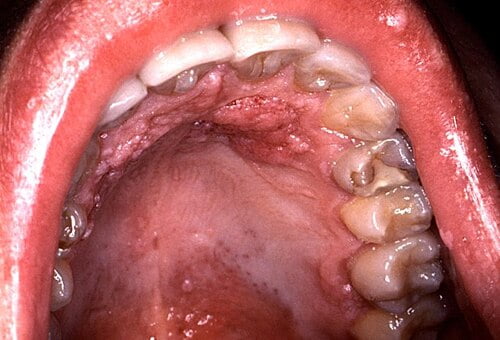
حضور نوع 16 ویروس HPV در حفره دهان با سرطان حلقی دهانی ارتباط داشته و نزدیک به یک درصد افراد مبتلا به HPV دهانی به این نوع ابتلا دارند. تخمین زده می شود که ویروس HPV سالانه سبب بروز 12885 مورد سرطان حلقی دهانی می شود. ضایعات برجسته درون دهان ظاهری شبیه به گل کلم داشته و معمولا بر روی نواحی نرم و مرطوب لایه مخاطی رشد می کنند. تماس جنسی دهانی روشی است که از طریق آن عفونت HPV تناسلی به بروز HPV دهانی منجر می شود.
 پیشگیری از HPv با واکسیناسیون
پیشگیری از HPv با واکسیناسیون
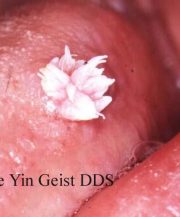
تصویر نشان دهنده ی یک پاپیلومای سنگ فرشی بر روی لبه کناری زبان بیمار مبتلا به HPV می باشد.
در حال حاضر 3 واکسن تایید شده برای HPV در ایالات متحده وجود دارد که همگی در سه دوز داده می شوند. واکسن زگیل تناسلی عبارتند از:
انواع 16 و 18 ویروس HPV را هدف قرار می دهد. این انواع عامل بروز 70 درصد سرطان های دهانه رحم هستند.
انواع 6، 11، 16 و 18 را هدف قرار می دهد. این انواع عامل بروز 90 درصد زگیل های تناسلی هستند.
انواع 6 و 11 و همچینن انواع سرطان زای HPV یعنی 16، 18، 31، 33، 45، 52 و 58 را هدف قرار می دهد. واکسن 9 گانه می تواند از بروز 90 درصد سرطان های دهانه رحم، ناحیه فرج و سرطان های مقعدی پیشگیری کند. 5 نوعی از ویروس HPV که در واکسن هدف قرار نگرفته اند عامل 20 درصد سرطان های دهانه رحم هستند.
5- سیفلیس
در تصویر یک زخم ناشی از سیفلیس (شانکر) با لبه هایی برجسته نشان داده شده است. بیماری سیفلیس تحت عنوان ((بیماری مقلد یا متظاهر)) نیز شناخته می شود زیرا افراد مبتلا به آن چندین مرحله بیماری را تجربه کرده که در هر کدام انواعی از تظاهرات پوستی و سیستمیک مشابه با علائم بیماری های دیگر دیده می شود.

سیفلیس از طریق تماس فرد به فرد بیماران دارای زخم های مبتلا به باکتری ترپونما پالیدوم منتقل می شود. این عفونت در صورت عدم درمان تا مراحل اولیه، ثانویه و نهایی پیشرفت می کند. در سال 2016، 88042 مورد ابتلا جدید به سیفلیس وجود داشت که 27814 مورد از آن ها در مرحله اولیه و ثانویه سیفلیس قرار داشتند.
مراحل اولیه و ثانویه سیفلیس واگیر دار ترین مراحل این بیماری هستند. زخم رایج ناشی از سیفلیس اولیه بدون درد و کش مانند بوده و معمولا 21 روز پس از دریافت واکسن بروز می دهد. همچنین امکان بروز لنف آدنوپاتی موضعی نیز وجود دارد.
زخم شانکر معمولا 3 تا 6 هفته دوام داشته و می تواند به کمک درمان در زمان کمتری برطرف شود. با اینکه زخم های شانکر اغلب به صورت انفرادی هستند اما امکان دارد در افراد مبتلا به ویروس ایدز یا نواحی تماس دو قسمت مخالف از پوست یک اندام ضایعات اولیه چندگانه دیده شوند.

بروز یک پاپول سنگ فرشی و پراکنده رایج ترین علامت پوستی سیفلیس ثانویه است. نمونه ای از این پاپول در تصویر نمایش داده شده است. این ضایعه معمولا ظرف چند هفته یا چند ماه پس از بروز شانکر در سیفلیس اولیه پدیدار می شود. ضایعات مرتبط با سیفلیس ثانویه معمولا اندازه ای 1 سانتی متری داشته، علاوه بر کف دست ها و پا ها تنه و اندام های انتهایی را نیز درگیر کرده و می توانند رنگی از صورتی تا قرمز مایل به قهوه ای داشته باشند.
این راش پوستی می تواند سطوح مخاطی را نیز درگیر کرده، ظاهری برجسته داشته و منجر به بروز پاپول هایی به رنگ خاکستری تا سفید به نام زگیل لاتیوم شود. سیفلیس ثانویه در اثر تکثیر اسپیروکت های ترپونما پالیدوم و انتشار آن ها به پوست و دیگر بافت ها ظرف چند هفته یا چند ماه ایجاد شود. علائم سیستمیکی که می توانند در سیفلیس ثانویه حضور داشته باشند شامل تب، سردرد، کسالت، آنورکسی (بی اشتهایی)، گلودرد، ریزش موی ناحیه ای، میالژی، کاهش وزن و آدنوپاتی می شوند. همچنین امکان درگیری کلیه ها، کبد و مفاصل نیز وجود دارد.
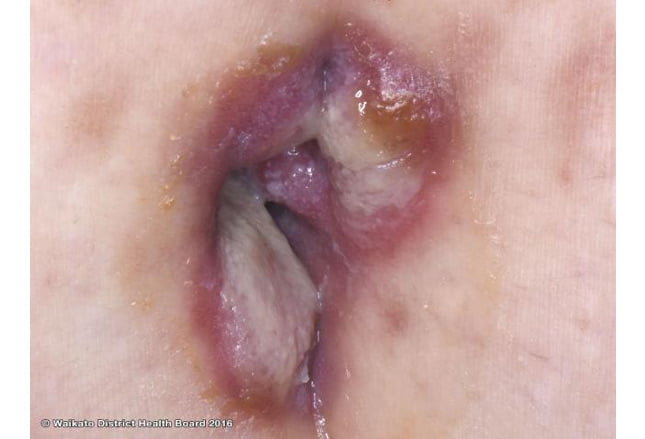
در تصویر نمونه ای از زگیل لاتیوم در ناحیه ناف نشان داده شده است. در سیفلیس ثانویه، زگیل لاتیوم همچنین می تواند در نواحی مرطوب کشاله ران، ناحیه داخلی ران، زیر بغل، زیر پستان ها و داخل ناف نیز رشد کند. این راش در صورت عدم درمان ظرف چند هفته رفع شده اما می تواند ظرف پیشرفت بیماری در 2 سال آینده دوباره پدیدار شود.
حضور ضایعات پوستی بر روی کف دست و پا به تمایز سیفلیس ثانویه از دیگر بیماری های عامل پاپول های سنگفرشی همچون پسوریازیس خال دار، جوش پولکی (پیتریازیس روزه آ)، سارکوئیدوز و لیکن پلان کمک می کند. ضایعات سکه مانند سیفلیس به رنگ قهوه ای مایل به قرمز بوده و به صورت پاپول هایی پوسته پوسته بر کف دست و پا ظاهر می شوند.

با این حال، در حالی که حضور راش کف دست و پا می تواند مفید باشد اما سیفلیس ثانویه اغلب بدون هر گونه یافته بالینی بروز می دهد.
مرحله نهایی سیفلیس پس از رفع شدن علائم سیفلیس اولیه و ثانویه شروع می شود. سیفلیس نهایی زود رس در زمان کمتر از یک سال بروز داده و پدیدار شدن انواع دیر رس آن بیش از 1 سال زمان می برد. در این مرحله، بیماری بدون علامت بوده اما آزمایش های خون هنوز مثبت هستند. در صورت عدم درمان سیفلیس، این بیماری به مرحله نهایی یا سوم خود پیشرفت می کند.
◼ سیفلیس نهایی
سیفلیس نهایی شامل سیفلیس قلبی عروقی (مخصوصا آئورت)، سیفلیس دارای زخم گوم و سیفلیس عصبی (مخصوصا فلج عمومی و تابس دورسالیس) می شود. مرحله سوم سیفلیس به طور اختصاصی به هر دوی سیفلیس قلبی عروقی و دارای زخم گوم اشاره دارد.
سیفلیس دارای زخم گوم بسیار غیر متداول بوده و نوعی واکنش گرانولوماتوز را بیان دارد که می تواند در هر جایی از جمله پوست، استخوان یا اندام های داخلی بروز دهد.
بروز این علائم معمولا طی یک بازه زمانی طولانی رخ داده و به دلیل دچار شدن بیماران به یک مر مر قلبی بدون علامت، تشخیص آن دشوار است.
سیفلیس عصبی معمولا به دو دسته سیفلیس عصبی زود رس و دیر رس تقسیم می شود. سیفلیس عصبی زود رس شامل سیفلیس بدون علامت، سیفلیس همراه با مننژیت، سیفلیس مننگو واسکولار و سیفلیسی می شود که چشم ها و گوش ها را به خود مبتلا می کند.
سیفلیس عصبی دیر رس نیز شامل فلج عمومی و تابس دورسالیس می شود.
◼ سفلیس دارای زخم گوم
سیفلیس دارای زخم گوم نوعی از سیفلیس است که رواج آن بسیار کم بوده و معمولا در افرادی بروز می دهد که سیستم ایمنی بدن آن ها در اثر ابتلا به ویروس عامل ایدز آسیب دیده است. گوم ها زخم هایی هستند که در پوست و استخوان ها بروز داده اما می توانند اندام های داخلی را نیز مبتلا کنند. این زخم ها به صورت ضایعات گرانولوماتوز با ظاهری گرد و نامنظم پدیدار می شوند.

◼ سیفلیس مادرزادی
کراتیت بینابینی یک عارضه از مرحله نهایی سیفلیس مادرزادی بوده که در تصویر بالا نشان داده شده است. در بین سال های 2005 تا 2015 میزان سیفلیس مادرزادی 8 تا 12 مورد از هر 100 هزار تولد بوده است.

در سال 2016 بیش از 600 مورد سیفلیس مادرزادی گزارش شد که 40 مورد از آن ها به مرگ انجامید. 60 تا 90 درصد نوزادان مبتلا به سیفلیس مادرزادی در هنگام تولد بدون علامت بوده و در صورت عدم درمان مستعد عوارض مختلفی از جمله مرگ خواهند بود. مراحل اولیه و نهایی این بیماری با استفاده از سن تظاهرات بالینی بیماری از یکدیگر تمایز داده می شوند.
در حالی که علائم مرحله زود رس سیفلیس مادرزادی ظرف 2 سال بروز داده مرحله دیر رس آن پس از این مدت 2 ساله بروز خواهد داد. رایج ترین یافته ها میان شیر خواران بدون علامت در هنگام تولد شامل هپاتو مگالی، یرقان، ترشحات بینی، لنف آدنوپاتی عمومی، ناهنجاری های اسکلتی و راش پوستی می شود. تظاهرات سیفلیس دیر رس معمولا نتیجه زخم شدن و التهاب مداوم ناشی از عفونت اولیه هستند.

دیگر عوارض این مرحله شامل برجستگی پیشانی، بینی زینی شکل، کوتاهی فک بالایی، نا شنوایی حسی عصبی، هموگلوبینوری حمله ای سرد، مولار مالبری، زخم گوم، دندان نیش هوچینسون، ناتوانی ذهنی و یا هیدروسفالی و همچنین خم شدن استخوان ساق پا به سمت جلو می شوند. زنان باردار باید برای پیشگیری از انتقال سیفلیس به نوزادان در ابتدای فرایند مراقبت مادران باردار از نظر ابتلا به سیفلیس غربالگری شوند.
زنان پر خطر یا کسانی که در جوامعی با شیوع بالای سیفلیس مادرزادی زندگی می کنند باید در هفته 28 بارداری و هنگام زایمان نیز از نظر ابتلا غربالگری شوند.
◼ تشخیص و درمان
در این تصویر یک نوزاد مبتلا به علائم سیفلیس مادرزادی نشان داده شده است. استاندارد طلایی تشخیص سیفلیس مشاهده مستقیم نواحی تاریک در زیر میکروسکوپ است.
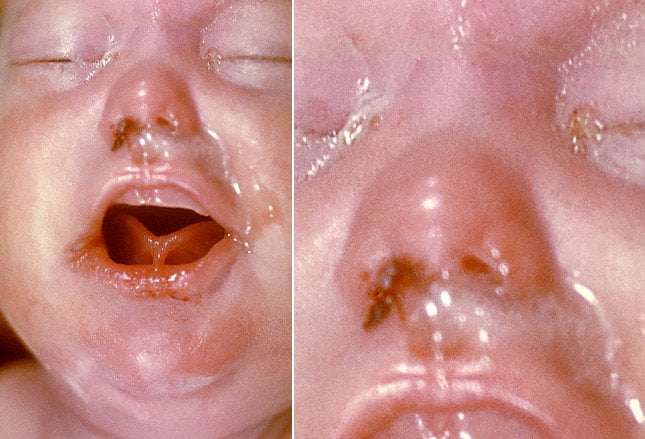
با این حال، امروزه این روش به ندرت استفاده می شود. در عوض، دو نوع آزمایش خون برای تشخیص ابتلا به سیفلیس وجود دارد که شامل تست های ترپونمال و غیر ترپونمال می شوند. آزمایش های غیر ترپونمال غیر اختصاصی بوده و از گذشته به دلیل ارزانی و سهولت کار برای غربالگری اولیه به کار گرفته شده اند.
افرادی که به تست غیر ترپونمال واکنش دهند باید برای تایید تشخیص ابتلا تست ترپونمال را نیز انجام دهند. مصرف پنی سیلین درمان انتخابی تمامی سطوح سیفلیس می باشد.
6- مولوسکوم عفونی
مولوسکوم عفونی یک عفونت پوستی رایج و خود محدود شونده است که عامل آن ویروس آبله بوده و از طریف تماس پوست به پوست منتقل می شود.

این عفونت یک یافته رایج بر روی پوست نواحی غیر تناسلی جمعیت کودکان است. این بیماری در بزرگسالان می تواند یک عفونت منتقل شونده جنسی باشد. ضایعه رایج ناشی از این بیماری یک پاپول صورتی یا به رنگ پوست، نافی شکل و گنبدی است که می تواند 6 ماه یا بیشتر دوام داشته باشد.
در بیمارانی که از سیستم ایمنی مناسبی بهره مند هستند ضایعات معمولا موضعی بوده و ظرف چند ماه به صورت خود به خود از بین می روند. خط اول درمان اغلب شامل تخریب فیزیکی با موادی همچون نیتروژن مایع، کانتاریدین، سالیسیلیک اسید و تری کلرو استیک اسید می شود. ایمی کوئیمود یک اصلاح کننده پاسخ ایمنی است که گاهی اوقات برای برداشت فیزیکی ضایعات پوستی نیز به کار گرفته می شود.
7- شانکروئید
شانکروئید توسط یک باکتری گرم منفی به نام هموفیلوس دوکرئی ایجاد می شود که در آزمایش رنگ آمیزی گرم به صورت اثر انگشت یا ریل قطار دیده می شود.
با اینکه شانکروئید به صورت اندمیک در بسیاری از کشور های در حال توسعه یافت می شود اما در کشور های پیشرفته به طور فزاینده ای نادر بوده و ابتلا به آن نیازمند برقراری ارتباط با شرکای جنسی بسیار متعدد (کارگران جنسی) می باشد.

بنا بر گزارش مرکز کنترل و پیشگیری از بیماری ها (CDC) در سال 2016 تنها 7 مورد ابتلا به شانکروئید گزارش شده است.
هنوز مشخص نشده است که این کاهش در آمار ابتلا به شانکروئید به دلیل کاهش شیوع بیماری است یا بیانگر غربالگری ناکافی می باشد. احتمال ابتلای مردان به شانکروئید نسبت به زنان سه برابر بیشتر است. مشخص نیست که این آمار صحیح بوده یا به دلیل سهولت آزمایش مردان از نظر ابتلا به بیماری چنین می باشند.
◼ علائم
شانکروئید برخلاف سیفلیس اولیه زخم هایی نرم و دردناک با لبه هایی دندانه دار و غیر مشخص ایجاد می کند. همچنین، امکان دارد لایه خاکستری رنگی نیز بر روی ضایعات وجود داشته باشد.
لنف آدنیت اینگوئینال (رانی) نیز می تواند در حین ابتلا به این بیماری بروز دهد. در این صورت گره های لنفی درگیر استقامت خود را از دست داده و به صورت خیارک های دردناک و ناپایدار خواهند بود. به طور معمول هیچ تظاهر سیستمیکی در ارتباط با این بیماری وجود ندارد.

این آزمایش معمولا در مراکز تجاری در دسترس نیست. با این که برخی آزمایشگاه ها انجام آزمایش زنجیره پلی مراز (PCR) را ارائه می دهند اما هیچ نوعی از این آزمایش وجود ندارد که برای تشخیص حضور این باکتری به تایید سازمان غذا و داروی آمریکا (FDA) رسیده باشد. به همین ترتیب، تشخیص این بیماری معمولا به صورت بالینی و زمانی انجام می شود که علاوه بر اطمینان از عدم وجود سیفلیس و هرپس تناسلی، چندین زخم دردناک به همراه لنف آدنوپاتی موضعی وجود داشته باشد.
در حالی که این عفونت می تواند با دوره های کوتاه مدتی از مصرف آزیترومایسین، سفتریاکسون، اریترومایسین یا سیپروفلوکساسین درمان شود اما خیارک های لنفاوی باید با یک سرنگ یا ترجیحا برش جراحی تخلیه شوند. علائم بیماری ظرف 3 روز پس از درمان بهبود خواهند یافت. عفونت شانکروئید یک عامل خطر برای ابتلا یا انتقال ویروس عامل ایدز بوده و می تواند همزمان با سیفلیس بروز دهد. بنابراین، غربالگری این بیماری ها علاوه بر عفونت های جنسی دیگر ضرورت دارد.
8- گرانولوم اینگوئینال (رانی)
در عکس یک زخم در بیمار مبتلا به گرانولوم اینگوئینال نشان داده شده است. گرانولوم اینگوئینال یا دونووانوزیس یک زخم تناسلی با پیشروی آهسته است که توسط یک باکتری گرم منفی درون سلولی به نام کلبسیلا گرانولوماتوزیس ایجاد می شود.

این بیماری در ایالات متحده آمریکا نادر بوده اما در هند، گینه نو، جزایر کارائیب، نواحی مرکزی استرالیا و آفریقای جنوبی شایع است. بروز علائم بالینی گرانولوم اینگوئینال نیازمند قرار گیری چند باره در معرض عفونت است. با اینکه این بیماری در درجه اول از طریق جنسی منتقل می شود اما می تواند از طریق تماس غیر جنسی نیز انتشار یابد. ضایعات ناشی از این بیماری معمولا به صورت پاپول یا ندول در ناحیه تناسلی بروز داده که زخم شده و به زخمی گوشتی، بدون درد، قرمز و با لبه های برجسته تبدیل می شود. این ضایعات معمولا حاوی عروق خونی فراوان بوده و به آسانی خونریزی می کنند که در این مواقع امکان عفونت های باکتریایی قدرتمند وجود دارد. معمولا به دلیل درگیر شدن بافت زیر پوستی در این بیماری ضایعات با بروز خیارک های کاذب نیز ارتباط دارند.
در حال حاضر هیچ تست مولکولی وجود ندارد که در زمینه تشخیص عامل مهاجم این بیماری به تشخیص سازمان غذا و داروی آمریکا رسیده باشد. درمان طولانی مدت با حداقل 3 هفته مصرف آزیترومایسین، تری متوپریم سولفامتوکسازول، داکسی سایکلین، سیپروفلوکساسین یا اریترومایسین مورد نیاز است. همچنین، حتی پس از درمان موثر امکان برگشت بیماری ظرف 6 تا 18 ماه وجود دارد.
◼ انتشار بیماری
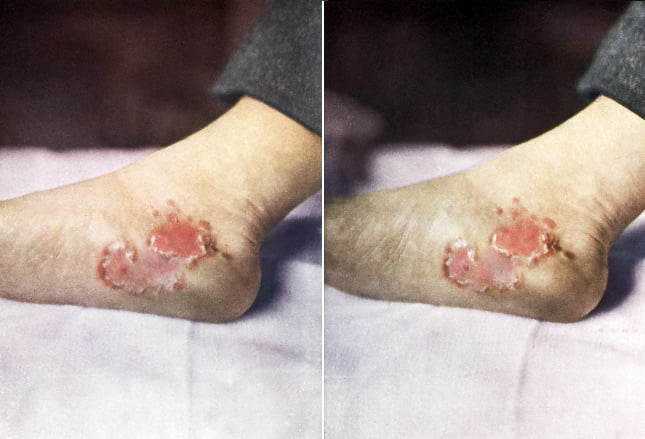
این تصویر یک مورد دونووازیس منتشر شده در مچ پا را نشان می دهد. موارد شدید گرانولوم اینگوئینال می توانند به ادم لنف و در موارد نادر به انتشار خونی بیماری به طحال، ریه ها، کبد، استخوان ها و چشم ها منجر شوند.

9- کلامیدیا
تصویر نشان دهنده عفونت کلامیدیا در دهانه رحم می باشد. عفونت کلامیدیا تراکوماتیس رایج ترین عفونت گزارش شده در ایالات متحده آمریکا می باشد.
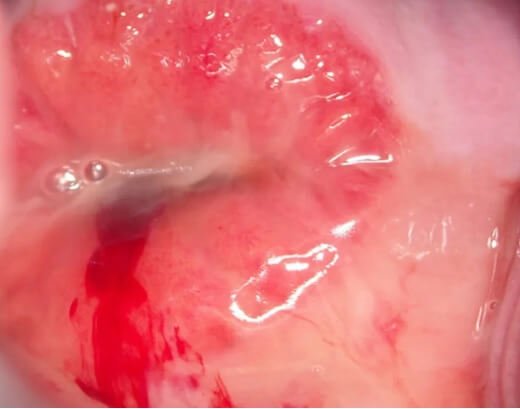
در واقع، عفونت HPV نسبت به این بیماری شیوع بیشتری دارد اما برخلاف کلامیدیا گزارش آن اجباری نیست. سروتیپ های D و K سبب بروز عفونت تناسلی می شوند. ویژگی های بالینی کلامیدیا بسیار شبیه به سوزاک بوده و اغلب تمایز این دو بیماری بدون استفاده از تست های تشخیصی امکان پذیر نیست.
دهانه رحم رایج ترین ناحیه ابتلا در زنانی است که به این بیماری دچار هستند. با این وجود، التهاب میزراه نیز یک علامت رایج از کلامیدیا می باشد. این بیماری در صورت عدم درمان می تواند منجر به بروز عوارض متعددی از جمله بیماری التهابی لگن (PID)، بارداری خارج از رحم و ناباروری شود.
بیماری التهابی ناشی از کلامیدیا تراکوماتیس در ناحیه لگن در مقایسه با بروز این بیماری در اثر سوزاک، با شدت بیشتری از آمار ناباروری، بارداری خارج از رحم و درد لگنی مزمن همراه است. همچنین، احتمال بروز پری هپاتیت (سندرم فیتز هیو کورتیس) نیز وجود دارد.

در تصویر بالا التهاب ملتحمه ناشی از عفونت کلامیدیا نشان داده شده است. در موارد علامت دار این بیماری مردان معمولا التهاب میزراه و ترشحات مخاطی یا آبکی از آلت خود را تجربه خواهد کرد. این ترشحات اغلب برخلاف ترشحات ناشی از سوزاک اندک هستند. التهاب اپی دیدیم نیز در این افراد امکان پذیر بوده و ممکن است به صورت درد و حساسیت در یک بیضه ظاهر شود.
با اینکه امکان بروز التهاب پروستات و مقعد نیز وجود دارد اما بیماری مقعدی معمولا توسط سروتیپ های L1 تا L3 ایجاد می شوند. امکان دارد، افراد التهاب ملتحمه، التهاب گلو و لنفوگرانولوما ونروم را به عنوان تظاهرات بالینی عفونت کلامیدیا تجربه کنند.
◼ تشخیص و درمان
تست تشخیصی انتخابی برای این بیماری آزمایش تکثیر اسید های نوکلئیک (NAAT) از نمونه ترشحات واژن زنان و ادرار مردان است. غربالگری در زنان زیر توصیه می شود:
- زنان فعال از نظر جنسی که سن زیر 25 سال دارند.
- زنان پر خطر و دارای سن بالای 25 سال
10- لنفوگرانولوما ونروم
لنفوگرانولوما ونروم ( LGV ) توسط سروتیپ های L1 تا L3 عفونت کلامیدیا تراکوماتیس به وجود می آید.
البته سروتیپ های L1 و L2 نقش مهم تری در ابتلای افراد دارند.

علائم این بیماری با زخم تناسلی یا واکنش التهابی در محل تزریق واکسن شروع شده و ظرف چند روز بهبود می یابد. مرحله دوم بیماری 2 تا 6 هفته بعد شروع و به صورت لنف آدنوپاتی یک طرفه و اینگوئینال ظاهر می شود. این لنف آدنوپاتی منجر به پدیدار شدن چندین شیار (علامت groove) در ناحیه تناسلی شده و گاهی اوقات می تواند دو طرفه باشد. در حالی که لنفوگرانولوما ونروم مقعدی می تواند بدون علامت باشد، افرادی که در رابطه جنسی مقعدی مفعول بوده اند ممکن است به علائم و نشانه های پروکتوکولیت دچار شوند. این علائم شامل خونریزی، تنسموس و تب می شود.
بروز پروکتیت ناشی از لنفوگرانولوما ونروم در جمعیت مردان همجنس گرا گزارش شده و ممکن است با بیماری التهابی روده اشتباه گرفته شود. لنفوگرانولوما ونروم درمان نشده می تواند تا به مرحله نهایی این بیماری پیش روی کند. تظاهرات این مرحله پس از ایجاد بافت جوشگاه (اسکار) بروز داده و شامل الفانتیازیس ناحیه تناسلی، فیستول و تنگی مقعد، ناباروری و خشکی لگن می شوند.
آزمایش های مولکولی بیشتر می توانند سبب تمایز لنفوگرانولوما ونروم و انواع غیر لنفوگرانولومای کلامیدیا تراکوماتیس شوند. در صورت شک به وجود لنفوگرانولوما ونروم درمان باید در سریع ترین زمان ممکن به صورت یک دوره 3 هفته ای مصرف داکسی سایکلین شروع شود. مصرف این دارو سبب درمان عفونت و پیشگیری از آسیب بیشتر به بافت ها می شود.
دکتر شهریار ناطق متخصص ارولوژی و بیماری های جنسی

 پیشگیری از HPv با واکسیناسیون
پیشگیری از HPv با واکسیناسیون